Trastornos del patrón respiratorio
SI SIENTE QUE LE FALTA EL AIRE O TIENE DIFICULTAD PARA RESPIRAR, HABLE CON UN PROFESIONAL DE LA SALUD
Lostrastornos del patrón respiratorio son patrones respiratorios anormales, a menudo relacionados con el exceso de respiración y con respirar más de lo que el cuerpo necesita. Pueden ir desde el simple uso de los músculos incorrectos, la respiración sólo desde la parte superior del pecho, la respiración bucal, la frecuencia respiratoria rápida, los grandes volúmenes tidales y el síndrome de hiperventilación en el extremo de la escala. Puede encontrar más detalles sobre qué son los trastornos del patrón respiratorio en University Hospital Southampton NHS Foundation Trust, Physiotherapy for Breathing Pattern Disorders, Bradcliff y en este artículo de investigación titulado "Cómo afrontar una respiración disfuncional"
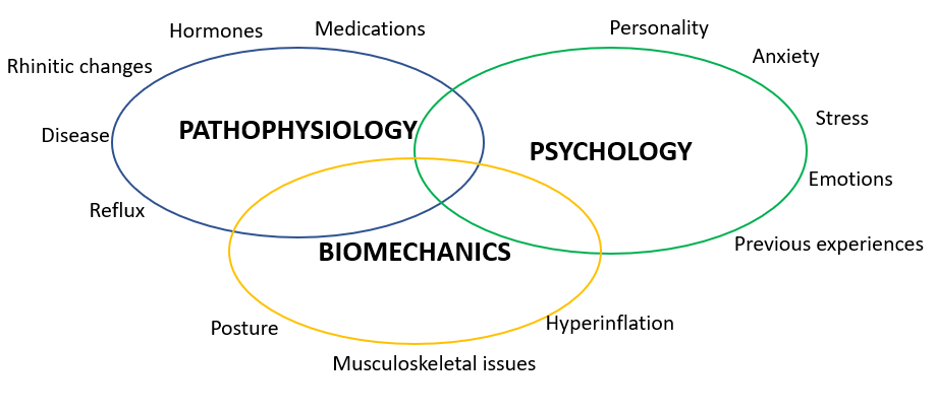
La respiración excesiva puede ser una reacción normal a una serie de estímulos y, en el caso de factores de estrés prolongados o de desencadenantes repetidos, este patrón puede convertirse en una nueva normalidad. Los estímulos o desencadenantes pueden ser la enfermedad, el dolor, el estrés, la pérdida, la ansiedad y las preocupaciones de la vida. Con el tiempo, los trastornos respiratorios pueden provocar una gran variedad de síntomas (imagen inferior).
El trastorno del patrón respiratorio es un síndrome complejo difícil de definir, pero se describe como un síntoma debilitante, con un impacto negativo en la calidad de vida, el bienestar psicológico y el estado funcional. Es un problema fisiológico complejo derivado de muchas causas potenciales. Los fisioterapeutas desempeñan un papel fundamental en la gestión de los trastornos del patrón respiratorio.
¿Cómo se diagnostica el trastorno del patrón respiratorio?
Las personas que padecen un trastorno del patrón respiratorio pueden presentar una serie de síntomas y las investigaciones son importantes para descartar causas cardíacas o de otro tipo que requieran una revisión médica urgente, de modo que pueda proporcionarse el tratamiento adecuado. Debido a la variedad de presentaciones, el diagnóstico del trastorno del patrón respiratorio no es el de una enfermedad confirmada por las investigaciones médicas. Los fisioterapeutas respiratorios escucharán atentamente las historias de las personas, evaluarán los síntomas y observarán la respiración. Algunas herramientas de medición (medidas de resultados) que pueden utilizarse incluyen el cuestionario de Nijmegen. Los cuestionarios pueden revisarse antes y después del tratamiento para determinar su eficacia. Además, la cantidad de dióxido de carbono (C02) exhalado puede medirse mediante capnografía. Cuanto más rápido respira una persona, más C02 se exhala, lo que a su vez reduce los niveles de pH de todo el cuerpo , causando algunos de los síntomas experimentados. Recientemente, la Herramienta de Evaluación del Patrón Respiratorio (BPAT), una herramienta de cribado semicuantitativa utilizada en la población con asma grave, se ha incluido como herramienta de evaluación en la valoración de las personas con COVID persistente.
¿Qué causa el trastorno del patrón respiratorio?
Hay muchos desencadenantes de un trastorno del patrón respiratorio y el COVID-19 parece ser uno de ellos, en el que los patrones respiratorios cambian durante una enfermedad aguda sin volver a la normalidad y esta nueva forma de respirar se convierte en la "nueva normalidad". Existe una compleja interacción entre las causas fisiopatológicas, psicológicas y biomecánicas y los desencadenantes y problemas serán diferentes para cada persona.
There is limited data on how common breathing pattern disorders are among people with Long COVID, the causes, long-term implications, or best practice for managing people with breathing difficulties. However, many people are still symptomatic many months after infection with COVID-19. A holistic package of care is recommended to address ongoing breathlessness.
¿Cuáles son los tratamientos y estrategias para controlar el trastorno del patrón respiratorio?
El primer paso es la educación. Es esencial entender cómo funciona la respiración, cuáles son los patrones normales y cómo los patrones de respiración contribuyen a los síntomas. Con estos conocimientos, el siguiente paso es la concienciación. Es importante que las personas puedan sintonizar con su propio cuerpo y ser conscientes de sus propios patrones respiratorios en diferentes momentos, pero específicamente cuando son sintomáticos. Ser consciente de un patrón respiratorio disfuncional ayuda a intentar establecer un nuevo patrón funcional.
Con el conocimiento y la conciencia, se puede empezar a reentrenar la respiración. Por lo general, la respiración se centra en tres aspectos: Nariz, Lento y Lento. Estos vídeos de autoayuda apoyan los consejos que aparecen a continuación.
La NARIZ es una parte esencial del sistema respiratorio y el objetivo es gestionar la respiración nasal en todo momento (inhalar y exhalar) en reposo. La nariz tiene la función de acondicionar el aire para los pulmones, es decir, calentar el aire, humedecerlo y filtrarlo (limpiarlo). También establece una resistencia natural que ayuda al diafragma a contraerse. La fisioterapia para el trastorno del patrón respiratorio ofrece una guía para respirar por la nariz.
Lo que nos lleva al siguiente paso: BAJAR. Esto significa realizar una respiración "abdominal". El diafragma es nuestro principal músculo respiratorio y se contrae al inhalar, bajando a la cavidad abdominal. Para mantener la presión abdominal, los músculos del estómago se alargan, haciendo que el vientre se expanda hacia fuera: "respiración abdominal". Es importante que no se confunda la respiración abdominal con la "gran respiración". Los volúmenes de respiración en reposo (volumen corriente, es decir, la cantidad de aire que se mueve en cada respiración) son en realidad muy pequeños: sólo un 10% del volumen pulmonar total. No hace falta mucho esfuerzo ni movimiento para realizar la respiración abdominal en reposo. Lo ideal es que no se produzca una gran expansión del pecho ni un movimiento ascendente del tórax o los hombros.
Lo último que hay que trabajar es la respiración LENTA. El objetivo es establecer una frecuencia respiratoria de 8-12 respiraciones por minuto en reposo. Una frecuencia respiratoria más lenta, por lo general, permite un ritmo cardíaco más lento, lo que puede ser importante para las personas con COVID persistenteque experimentan frecuencias cardíacas elevadas (incluida la disautonomía). Para ralentizar la respiración, la espiración (exhalación) debe ser un poco más larga que la inspiración (inhalación). Esto no significa exprimir el aire de los pulmones mediante una exhalación forzada, sino que la clave es fomentar el ritmo respiratorio natural del cuerpo. En reposo, la inhalación es activa, ya que se basa en los músculos de la respiración (diafragma e intercostales) para aspirar el aire. El resultado es que el aire entra rápidamente en los pulmones. La exhalación en reposo es pasiva, confiando en el retroceso elástico de los pulmones y el diafragma. El resultado es un flujo de aire más lento hacia el exterior, por lo que se tarda más en completar una espiración. Una respiración más lenta (generalmente conseguida alargando la espiración) puede ayudar a reducir la frecuencia cardíaca, mejorar la actividad del sistema nervioso parasimpático y facilitar la relajación. La Association of Chartered Physiotherapists in Respiratory Care (Asociación de Fisioterapeutas Colegiados en Cuidados Respiratorios ) ofrece consejos sobre cómo hacer frente a la sensación de falta de aire.
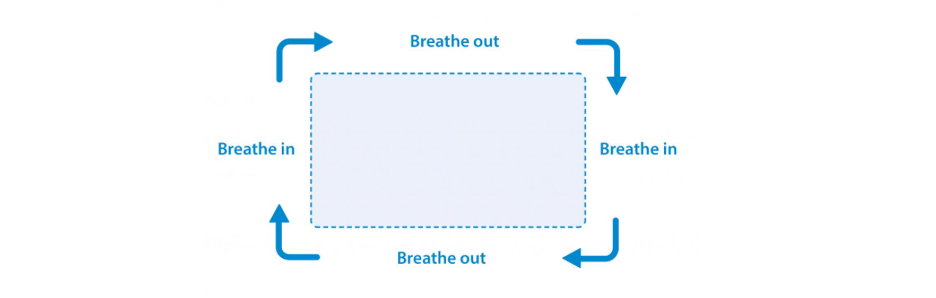
La Asociación Británica del Pulmón destaca esta respiración más larga, animando a las personas a imaginar que respiran alrededor de un rectángulo. Una vez dominada la técnica de respiración abdominal relajada, imagine o mire un rectángulo. Siga con los ojos los lados de un rectángulo, como un libro, una puerta, un televisor o un cuadro en la pared, mientras utiliza la respiración abdominal relajada. Reduzca gradualmente la velocidad a la que sus ojos se mueven alrededor del borde del rectángulo para ralentizar su respiración.
STASIS ofrece un programa de trabajo respiratorio gratuito para las personas que viven con COVID persistente.
La fisioterapia para los trastornos del patrón respiratorio ofrece una guía gratuita para ayudarle a recuperarse del COVID-19.
World Physiotherapy proporcionó una serie de recursos útiles para el #WorldPTDay 20201 disponibles en casi 60 idiomas diferentes en su kit de herramientas, incluyendo hojas de información sobre los ejercicios de respiración.
La relajación, la nutrición, el descanso y el sueño son aspectos importantes para el manejo de los trastornos del patrón respiratorio, con más información disponible en el University Hospital Southampton NHS Foundation. Algunas ideas para reducir la actividad de los músculos de la parte superior del pecho, disponibles en Physiopedia, incluyen:
Siéntate en un sillón. Apoye los brazos en los reposabrazos. Durante la inspiración (inhalación), presione ligeramente los brazos hacia abajo (debe aplicarse una fuerza mínima).
Entrelace las manos con las palmas hacia arriba. Al inspirar (inhalación), juntar las yemas de los dedos
Entrelazar los dedos detrás de la cabeza en posición supina (es decir, la postura de la playa)
Siéntese hacia adelante en una silla y deje caer los brazos de manera que las palmas de las manos queden hacia adelante. Al inspirar (inhalación), gire las palmas hacia fuera
Colóquese con las manos delante del cuerpo. Agarra la muñeca con la otra mano y tira muy ligeramente de la muñeca
Provincial Health Services Authority Canada provide symptom management facts sheets on “Breathlessness” in English, Punjabi, Tagalog, and Traditional Chinese.
Para leer una historia (blog) de un fisioterapeuta que vive con COVID persistentey que experimenta un trastorno del patrón respiratorio, haga clic aquí.
La información de esta página ha sido redactada por fisioterapeutas que viven con COVID persistentey fisioterapeutas respiratorios especializados en trastornos del patrón respiratorio.
Fecha de la última revisión: 9 de septiembre de 2021